Tıpta görüntüleme tetkikleriyle şikayet oluşturmayan ve belirti vermeyen bir durumun saptanması aslında sorunludur. Bu sorun karşımıza daha çok kontrol amaçlı taramalarda çıkar. Bir durumun (hastalık diyemiyoruz) görüntüleme yöntemleriyle taranıp saptanması, bir sonraki aşamada örnek alma (biyopsi ve patolojik inceleme) ile doğrulanır; buna “onaylama (validasyon) denir. Dolayısıyla durumun kanser olup olmadığını aslında patoloji söyler. Ne var ki esas değerleme (valuasyon) “saptanan durumun hastalık haline dönüşüp dönüşmeyeceğinin izlenmesiyle” yapılabilir. Yani ele gelmeyen kitle saptanıp bu da biyopsi ile doğrulandığında, bunun bir hastalık hali alıp almayacağı için girişim yapılmadan izlem gerekir. Bu durumda ise etik kavramlar işin içine karışır, “artık taş kuyuya atılmıştır, çıkartılmazsa olmayacaktır, o nedenle saptanmış kitle çıkartılmalıdır, yoksa tıp ahlakıyla bağdaşmaz, vs. vs.”. Dolayısıyla tarama ile bulunan durumların akıbeti aslında meçhuldür. “Bulunan kitlenin ileride kanser hastalığına dönüşeceği” mantıksal çıkarımdır, ama doğru olmayabilir.
Erken tanı “full-tedaviye” dönüşebilir
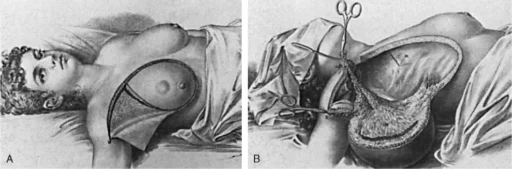
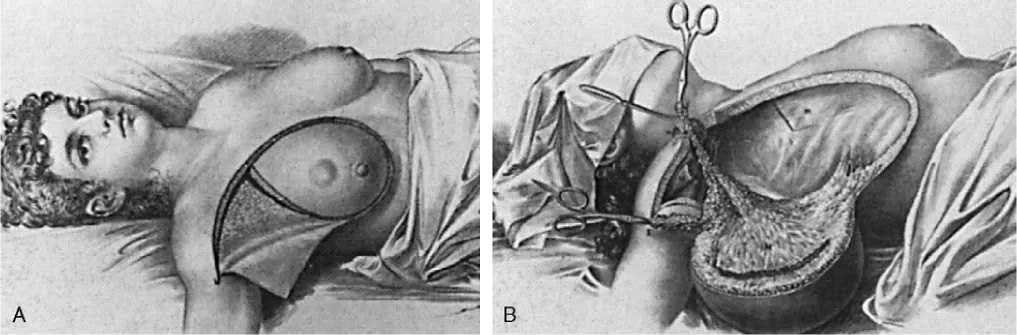
Kavramın bir örneği prostat kanserinde de yaşanır. Prostat kanseri tanısı almış ve ameliyat olmuş bireylerin önemli bir kısmında cerrah sınırdan geçerek tümörü kısmen ıskalayabilir, yani tümörün kenarı kalır. Yukarıdaki mantık geçerliyse bu ameliyat sınırındaki kalıntı tümörün de çoğalıp sorun yaratması beklenmelidir, ama öyle olmaz. Sınır pozitiflikleri her zaman hastalık biçimine dönüşmez. Meme cerrahisiyle uğraşanlar da başlangıçta “tümörsüz kesi sınırının” geniş olması gerektiğini düşünmüş, ama zamanla bu milimetre düzeyine inmiştir. Yani beklenen olmamış, marjinal cerrahi de başarılı bulunmuştur. Zaten meme ameliyatlarının en az yüz yıllık mazisi sadece memenin değil, altındaki kas dokularının da çıkarılmasıyla başlar (Halsted operasyonu). Bu hastalarda sadece kaburgalar kaldığından eksik doku çok büyük, dolayısıyla estetik sonuç dramatiktir. Derken (ama 100 yılda) sadece tümör dokusunun da çıkarılmasının hastaların yaşamı açısından aynı sonucu verdiği saptanır (tıbbın yavaş geliştiğini söylememizin açık bir kanıtıdır), ameliyat yöntemi, de sadece tümörün çıkarılmasına kadar geriletilir. Ancak yanıtlanamamış sorun varlığını korur, günümüz koşullarında neredeyse bütün hastalar bir bahane ile kemoterapi ve radyoterapi alırlar. Dolayısıyla bu yaklaşım “erken tanı, sınırlı tedavi” ilkesi ile zaten taban tabana zıttır. Her saptanan durum hasta adayı kabul edilecekse, erken tanının mantığı kalmayacak, iş ticari bir manipülasyona dönüşecektir.
Yeni ve daha güçlü tetkikler aslında yeni bilinmezliklerdir
Tarama ve tanı yöntemlerine eklenen her yeni ve “daha güçlü” tetkik yeni bir bilinmezlik alanı açar. Bunun son örneklerinden biri manyetik rezonans (MR) incelemelerinin meme dokusuna uygulanmasıdır. Manyetik rezonans görüntülemesi dokuda su-yağ dağılımını esas alan bir prensibi kullanır, bu nedenle mamografi ve ultrasonografiden ayrılır. Dolayısıyla MR, memenin incelenmesinde kullanılan standart ultrasonografi-mamografiden farklı bir görüntü verir. Örneğin standart yöntemlerle bir tümör saptanırken, aynı memeyi MR ile değerlendirirseniz tümör sayısı üçe, beşe çıkabilir. Bu da bir tek cerrahi müdahale yerine artık “memenin alınması gerekir” sonucunu doğurur. Manyetik rezonansla görülen tümörlerin onaylaması da (validasyon) geçerlidir, yani üç ise genellikle patolog üçünde de tümör hücresi bulur. Ancak aynı açmaz, “bulunanların hastalığa dönüşüp dönüşmeyeceği” bilgisi burada da bağlayıcıdır, validasyon vardır, ama klinik seyir bilinmediğinden değerleme (valuasyon) yoktur.
Sonuç olarak “her yeni ve daha detaylı gösteren tetkik daha iyidir” demek hatalıdır, beri yandan başınıza daha çok iş açacağı kesindir. Günümüzde atılan taşı en azından bir süre kuyuda tutup izleme ya da sadece çıkarıp bekleme yaklaşımı henüz oluşmamıştır. Tıp bulunan her şeyin “çatlayacağı-patlayacağı” düşüncesini daha en baştan kabul ettiğinden, basit bir kontrolden geçme hevesi kolaylıkla bir aşırı (gereksiz) tedavi kabusuna dönüşebilir.