Bulaşıcı hastalıklar konusunda aşılama tarihi yeterli birikime sahiptir. İlk aşılama girişimi genellikle çiçek hastalığına atfedilir, zamanla buna yenileri eklenir, böylelikle bugünkü klasik aşı tablosu ortaya çıkar. Aşı geliştirmenin olmazsa olmaz kuralları da bu süreçte anlaşılır, kısaca özetlersek:
(1) Hedefte aşılamayı olası kılacak, yani virüsü ya da bakteriyi konağa tanıtacak sabit bir yapı (antijen) gerekir. Eğer sabit yapı yoksa ya da hedeflenen yapı sürekli değişim gösteriyorsa bu durumda aşının koruyucu etkisi zamanla azalacaktır. Bu grip aşılarının her yıl yenilenmesinin açıklamasıdır, grip virüsü yıldan yıla küçük de olsa değişiklik gösterir. Aynı değişim nedeniyle kanser için aşı geliştirilmesi henüz mümkün olmamıştır. Buna karşılık çiçek virüsü değişiklik göstermediğinden başarılı bir aşılama çalışmasıyla bütün dünyada ortadan kaldırılmıştır.
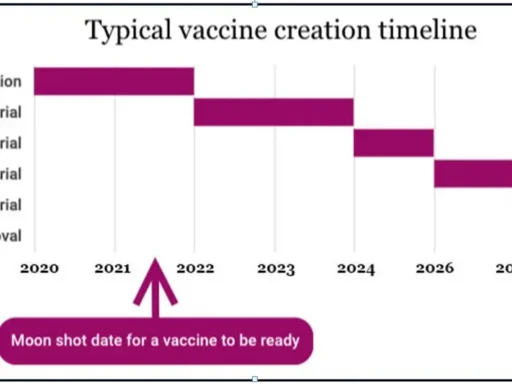
(2) Aşı güvenli olmak zorundadır, uygulamadan kısa süre sonra ortaya çıkabilecek ateş, kırıklık hissi ya da aşı yerinde kızarıklık önemli değildir. Buna karşılık bütün yeni geliştirilen aşılar ileriye yönelik komplikasyon olasılığı taşır, bu da uygulananları uzun süreli izlemeden öngörülemez. Günümüzde bir akım haline gelen aşı karşıtlığının on yıllardır uygulanan klasik aşılar için bir mantığı yoktur. Lakin sorun yaratmayan her mikroorganizma için aşılama da saçmadır, bunun bir yan etkisi olmayacağı varsayılamaz. Nitekim klasik grip aşılarının bile çok seyrek olsa da ağır sinir felci tablolarına neden olabileceği iddia edilmiştir. Dolayısıyla aşı gerçekten değecek durumlar için yapılmalıdır.
Covid-19 için aşı hazırlama yöntemleri
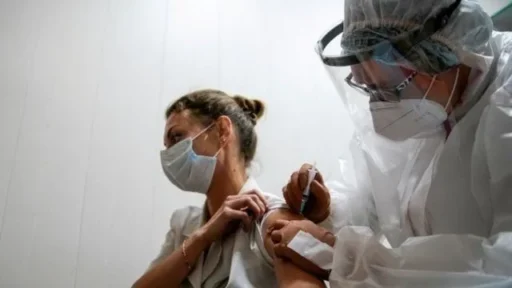
Mevcut Covid-19 virüsü yeni bir durumdur, ortaya çıkışından yapısal özelliklerine kadar pek çok şey tartışmalıdır, ama pandemi ilanını gerektirecek kadar yayılması ve bazı yaş gruplarında tahribat yaratması aşıyı mantıklı kılar. Bugün için birkaç farklı yaklaşımla aşı geliştirilmiştir, bizim de aldığımız aşı (CoronoVac) virüsün enfekte etme olasılığının ortadan kaldırıldığı biçimiyle üretilen klasik modeldir. Geçen hafta yazdığımız üzere ilk iki faz deneme kısa sürede güvenli olduğunu gösterir, ama uzun süreli etki bilinemez. Diğer üretilen ve talep gören aşılar ise farklıdır. Almanya-Amerika işbirliğiyle üretilen mRNA aşısı yeni bir mantıktır; bunda virüsün kendisi değil, vücudun tanıması gereken kısımlarının genetik kodu kasa enjekte edilmekte, vücuttan hedefi kendisinin üretip sisteme tanımlanması beklenmektedir. İlk bildirilen veriler bu aşı için de etki ya da erken dönem güven sorunu ortaya koymamıştır. Bir diğer yöntem ise hedef olan moleküllerin başka zararsız bir virüse yüklenerek aktarılmasıdır, bu da aynı başarıya sahip görünmektedir. Beş farklı aşı denmesinin nedeni ise hedef olarak tanımlanmış moleküllerin farklı olmasıdır, teknik açıdan mümkündür.
“Aşı olan korunur” sözü ne ifade eder?
Peki, ilk iki fazı geçen aşıdan faz 3 aşamasında hala ne beklenmektedir? Faz 3 aynen ilaçlarda olduğu gibi girişimin işe yarayıp yaramayacağının kanıtıdır. “Aşı olanlar korunur” sözü ancak bu aşamayla karşılık bulur; yani aşı “hastalığı geçirmediği kesin bilinen” bireylere uygulanır, bunlar takip edilir ve aşı yaptırmayanlara göre daha az hastalanırlarsa sav kanıtlanır. Tahmin edeceğiniz üzere aşı olanların da hastalanma olasılığı olduğu gibi, plasebo uygulananların da korunmaları olasılığı vardır. Sonrası matematiksel bir karşılaştırma ile sınanır, ama zamansal eksende ucu açıktır. “Aşı olanlar korunur” sonucu çıksa bile bu korumanın ne kadar süreceğini zaman gösterir, aynı bireyin birkaç ay içinde yeniden hastalanabileceği söyleniyorsa, aşılamayla korumanın değeri de zamanla anlaşılır. Ancak toplumsal aşılama yaparken beklenen bir katma değer de aşılamanın aşılanmayanları da koruyacağı varsayımıdır, model bunu da kapsar.
Hangi durumda ve kimler aşılamada kapsam dışında tutulmalıdır? Esas cevaplanması zor soru budur, çünkü içinde spekülasyonlar barındırır. Şu anki uygulamada 18 yaş altının aşılama kapsamına alınmaması makuldür, risk az ise korumanın katma değeri de az olacaktır.
Ama ya daha fazlası varsa ne olur? Hastalığı bilmeden geçirenlere aşı yapılması risk getir mi? Tartışacağız.